Гипертрофическая кардиомиопатия. Кардиомиопатия: виды, симптомы, лечение
Существуют различные болезни сердца. Некоторые из них считаются неопасными для жизни человека. Однако есть и такие, которые представляют серьезный риск. К этой категории относится и кардиомиопатия. Далее рассмотрим эту патологию подробнее. Выясним, какие имеет кардиомиопатия симптомы, как проводится диагностика и какие используются терапевтические мероприятия.
Общие сведения
Кардиомиопатия, симптомы которой будут описаны ниже, представляет собой группу патологий воспалительного характера. Наблюдаются они в конкретной области организма человека. Эта зона – мышечная ткань сердца. Данная патология отмечается у людей разных возрастов и пола. Ранее использовалось другое название болезней сердца этого типа. Врачи в течение длительного периода не могли выявить причин недуга. Для воспалительных процессов в мышечной ткани применялся термин миокардиодистрофия. В 2006 году американской кардиологической ассоциацией было принято решение при обследовании принимать во внимании группу причин, которые могут при определенных условиях вызвать данные нарушения.
Классификация
Существуют следующие разновидности патологии: рестриктивная, дилатационная, гипертрофическая кардиомиопатия. Все эти типы имеют свои особенности влияния на деятельность мышечной ткани. Но какого бы ни была вида кардиомиопатия, лечение имеет одну направленность и осуществляется по одинаковым принципам. Основной задачей терапевтических мероприятий является устранение причин патологии и хронической недостаточности органа.
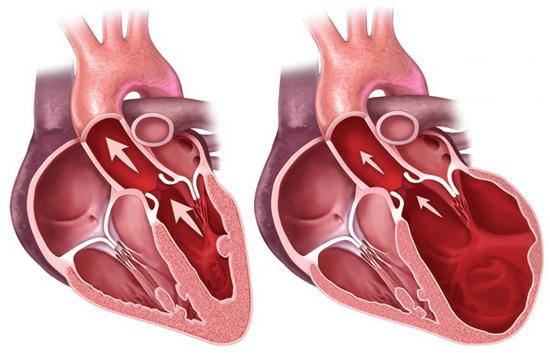
Гипертрофическая кардиомиопатия
Эта патологии характеризуется утолщением стенки, как правило, левого, в редких случаях правого желудочка. В зависимости от того, присутствуют ли препятствия для кровотока в аорту, может диагностироваться гипертрофическая обструктивная кардиомиопатия. Эта форма патологии имеет и другое наименование – подклапанный субаортальный стеноз. В этом случае утолщенная мышца перегородки формирует препятствие для кровотока. Необструктивная форма диагностируется при отсутствии затруднений кровообращения.
Причины патологии
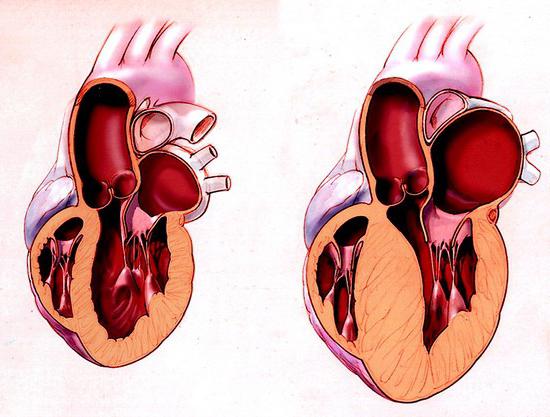
Гипертрофическая кардиомиопатия может быть вызвана мутацией генов, отвечающих за кодировку синтеза сократительных белков. К ним, в частности, относят тропонин Т, тяжелые цепи миозина, тропомиозин и белок С, связывающий миозин. В результате мутации отмечается нарушение расположения в миокарде мышечных волокон, что, в свою очередь, приводит к гипертрофии. У некоторых пациентов такие процессы наблюдаются еще в раннем возрасте. Однако в большинстве случаев гипертрофическая кардиомиопатия диагностируется у подростков или лиц 30-40 лет. Наиболее частыми считаются три типа мутации: тропонина Т, белка С, связывающего миозин, и тяжелой цепи. Данные нарушения обнаружены более чем у 50 % генотипированных пациентов. Различные типы мутаций имеют тот или иной прогноз и могут отличаться по клиническим проявлениям.
Вторичные формы
- Инфильтративная карлимиопатия. Для данной формы характерно накопление патологических включений в клетках и между ними.
- Токсическая кардиомиопатия. Эта патология возникает вследствие поражения мышечной ткани медикаментами. В особенности разрушающе действуют противоопухолевые препараты. Тяжесть поражения может быть разной. В частности, на ЭКГ могут отмечаться бессимптомные изменения. В других случаях молниеносно развивается сердечная недостаточность, приводящая к скорой смерти. Продолжительное употребление спиртного в больших объемах также может спровоцировать воспалительные процессы. В этом случае диагностируется алкогольная кардиомиопатия. Следует отметить, что злоупотребление спиртным считается одной из основных причин развития патологии.
- Дисгормональная кардиомиопатия. В данном случае имеет место сбой в эндокринной системе. Наиболее яркое проявление патологии отмечается в менопаузальный период на фоне расстройства деятельности яичников. Расстройства деятельности эндокринной системы, нарушение обмена в мышце, нарушения в желудке и кишечнике, ожирение, несбалансированное питание и прочее – причины, по которым появляется метаболическая кардиомиопатия. При нарушениях гомеостаза в организме может развиться эндотоксикоз. При прогрессировании расстройств быстрыми темпами развивается дисметаболическая кардиомиопатия. В результате имеют место необратимые изменения. Они приводят к истощению миокарда и, соответственно, серьезным перебоям в работе сердца.

- При нарушении питания может диагностироваться еще одна вторичная форма патологии. Алиментарная кардиомиопатия возникает, в частности, при продолжительных диетах, ограничивающих прием мясных продуктов, либо во время голодания. Негативно отражается на деятельности органа и дефицит селена, витамина В1, карнитина.
- Ишемическая кардиомиопатия считается наиболее распространенной формой недостаточности. В развитых странах эта вторичная патология фиксируется от 2/3 до 3/4 случаев нарушений дилатационного типа.
Клиническая картина
Дисгормональная кардиомиопатия характеризуется продолжительными, от нескольких часов до суток и даже месяцев болями. Как правило, с наступлением ночи они усиливаются, а днем уменьшаются. Обострения обычно происходят в весенний и осенний периоды. Локализация болей отмечается слева в груди. Сопровождается состояние головокружением, сердцебиением, нарушениями дыхательного ритма, бледностью либо покраснением кожи, потливостью, приливами. Боли не считаются приступообразными, не усиливаются и не провоцируются физической нагрузкой. Прием препарата "Нитроглицерин" нецелесообразен. Параллельно у пациентов может диагностироваться пароксизмальная тахикардия, предсердная и желудочковая экстрасистолия, синусовая аритмия. В большинстве случаев больные становятся раздражительными и слишком возбудимыми. Может появляться чувство подавленности и страха. При эмоциональных нагрузках данные проявления усиливаются. При климактерической кардиомиопатии отмечаются парестезии некоторых зон тела, появляется онемение.
Общие проявления патологии
Вне зависимости от того, какая развивается форма патологии (дилатационная, рестриктивная или гипертрофическая кардиомиопатия), симптомы могут отмечаться в любом возрасте. Как правило, проявления не сильно заметны для самих пациентов и не вызывают волнений до определенного момента. Люди с диагнозом "кардиомиопатия" могут жить порой вплоть до глубокой старости. Однако течение патологии может сопровождаться развитием серьезных осложнений. В целом симптомы заболевания сердца достаточно распространены. Часто клинические проявления можно спутать с прочими патологиями. Следует отметить такие общие симптомы заболевания сердца, как одышка, возникающая на начальной стадии при выраженных физических нагрузках, болезненность в груди, слабость, головокружения. Все эти проявления спровоцированы дисфункцией сократительной способности сердечной мышцы.

Когда посетить врача?
Перечисленные выше симптомы могут быть особенностями человека и не иметь серьезного характера. Однако задуматься стоит в случае, когда возникают ноющие продолжительные боли и сопровождаются одышкой. К врачу следует обратиться и при появлении отечности нижних конечностей, недостатка воздуха во время физической нагрузки, расстройств сна. Помощь специалиста нужна при частых необъяснимых обмороках. Они могут возникать вследствие дефицита кровоснабжения мозга. Дальнейшего обострения ждать не рекомендуется, желательно обратиться к специалисту при первой же возможности.
Диагностика
Врач должен подробно расспросить пациента в первую очередь о том, были ли в семье сердечные заболевания у кого-либо. Также специалисту следует выяснить, были ли умершие внезапно (в особенности в молодом возрасте) родственники вследствие этих патологий. Также необходим тщательный осмотр, включающий в себя прослушивание сердечных тонов. Это обусловлено тем, что по количеству шумов и частоте можно уверенно диагностировать ту или иную патологию. Для исключения другого заболевания назначается биохимическое исследование крови. В частности, дается направление на анализ маркеров некроза миокарда, на глюкозу сыворотки, анализ электролитного состава и на липидный спектр. Также внимание уделяется функциональным показателям, которые отражают состояние почек и печени. Рекомендованы и исследования мочи и крови общеклинического характера. Признаки увеличения в левых отделах сердца можно выявить на рентгенографии органов грудины. Это будет свидетельствовать о перегрузке сердца. Однако стоит отметить, что при рентгенографии нередко не выявляется какая-либо патология. Всем пациентам с подозрением на кардиомиопатию назначается электрокардиография. "Золотым" стандартом в диагностировании патологии считается ультразвуковое исследование. Перед оперативным вмешательством всем пациентам показана МРТ. Этот метод обладает лучшей разрешающей способностью (в сравнении с ЭхоКГ). МРТ позволяет оценивать особенности в строении миокарда и обнаружить патологические изменения.
Необходимость диагностики
Самостоятельно определить заболевание из всего разнообразия аналогичных патологий невозможно. Качественная диагностика осуществляется врачом-кардиологом. В процессе исследований и наблюдений дифференцируются патологии, которые также сопровождаются увеличением миокарда в левых отделах. К ним, в частности, следует отнести аортальный стеноз, генетическую патологию, гипертрофию миокарда вследствие артериальной гипертензии, амилоидоз и прочие. Проконсультироваться с кардиохирургом необходимо в случае, если выявлено выраженное утолщение стенки левого отдела, давление в выходных участках которого повышено, а также при неэффективности медикаментозной терапии. Для исключения заболеваний генетического характера следует обратиться к соответствующему специалисту. В ходе обследования нужна также консультация аритмолога.
Цели терапевтических мероприятий
Необходимо отметить, что устранение патологии - достаточно сложная задача и занимает длительный период. В особенности трудности отмечаются у пациентов, у которых выявлена гипертрофическая кардиомиопатия. Лечение той или иной формы патологии будет зависеть главным образом от причины возникновения. Однако цели терапии одинаковы везде. Они состоят в максимальном увеличении выброса сердца и исключении последующих нарушений мышечной функции органа. В процессе терапии необходимо неукоснительно следовать рекомендациям специалиста. Немаловажно обратить внимание на моменты, которые должен ликвидировать сам пациент. К примеру, при большой массе тела необходимо придерживаться диет и перейти на такой образ жизни, при котором будет нормализовываться вес. Несмотря на то что такие вредные привычки, как алкоголь или курение, в наименьшей степени оказывают влияние на развитие патологии (в сравнении с прямыми факторами), их необходимо исключить. Кроме того, не рекомендованы повышенные нагрузки для организма. В ряде случаев на начальных этапах патологии применение указанных методов позволяет облегчить дальнейшую терапию и замедлить дальнейшее развитие нарушений.
Медикаменты
Лекарственные препараты назначаются тем пациентам, у которых отмечаются ярко выраженные проявления патологии. В этом случае рекомендованы средства группы бета-адреноблокаторов. К ним, в частности, относят такие препараты, как "Атенолол" и "Бисопролол". В случае выявленного нарушения ритма назначаются антикоагулянты - "Гепарин", "Кибернин" и т. п. Это обусловлено вероятностью возникновения тромбоэмболических осложнений. Если планируется хирургическое вмешательство, в целях профилактики инфекционного эндокардита рекомендованы антибиотики. При неэффективности препаратов основной группы пациенту может быть назначен медикамент "Верапамил". Это лекарство снижает выраженность дисфункции мышечной ткани. За счет этого облегчаются симптомы кардиомиопатии.
Хирургическое вмешательство
Операция назначается строго по показаниям в случае отсутствия результатов медикаментозной терапии. Если патология связана с нарушениями ритма, необходима имплантация кардиостимулятора. Он будет поддерживать деятельность органа в правильной частоте. Если есть вероятность наступления внезапной смерти (среди родственников были такие эпизоды, например), то необходимо имплантировать дефибриллятор. Это устройство распознавания неправильного ритма, фибрилляции желудочков. Оно не позволяет работать сердцу в неправильном режиме. При тяжелых формах патологии, не поддающихся хирургическому корректированию, назначается пересадка органа. Однако такая операция проводится в специализированных больницах. Есть также свидетельства о некоторых успехах при использовании в терапии стволовых клеток.
Реабилитационный период
После того как пациент пройдет одно из перечисленных выше лечений, за ним необходимо установить строгий врачебный контроль. Кроме посещений терапевта, необходимы консультации у кардиолога. Осмотры проводятся не реже 2-4 раз в течение года. В случае наличия показаний посещения врачей осуществляются чаще. При ухудшении состояния либо планировании смены терапевтического курса необходимы повторные исследования. Пациентам с нарушениями ритма, угрожающими жизни, необходимо выполнять ежегодно холтеровское мониторирование. В целях улучшения качества жизни и для более эффективной терапии пациентам необходимо откорректировать увеличенную массу тела, контролировать уровень артериального давления, отказаться от вредных привычек.
Осложнения патологии и вероятный прогноз
Кардиомиопатия может вызвать уменьшение притока крови от левого желудочка. В результате развивается недостаточность. При расширении левого желудочка может быть затруднено прохождение крови сквозь клапаны. Это приводит к образованию обратного тока и менее эффективным сокращениям органа. На фоне кардиомиопатии может начать скапливаться жидкость в легких, тканях ступней и ног, живота. Это связано с тем, что кровь перекачивается неэффективно. При изменении структуры сердца и давления на его камеры возникают проблемы с ритмом. При объединении крови в области левого желудочка могут образовываться сгустки. Они, в свою очередь, могут стать причиной инсульта или повреждения прочих органов. При попадании в кровь сгустки создают препятствия для ее прохождения, и она не попадает в нужном количестве к тем или иным зонам организма. При кардиомиопатии велика вероятность внезапной остановки сердца. Прогноз патологии будет зависеть от многих факторов. В первую очередь значение имеет выбранная терапия, а также тщательность исполнения предписаний врача. Немаловажной является и степень выраженности проявлений на этапе первичного диагностирования. В настоящий момент не разработано эффективных профилактических мер, способных предотвратить развитие кардиомиопатии.
Похожие статьи
- Гипертоническая болезнь 2 степени, риск 3: можно получить инвалидность?
- Как болит сердце: симптомы. Заболевания сердца: лечение
- "Валз": отзывы врачей-кардиологов, показания к применению, состав, аналоги
- Сердечная мышца человека, ее особенности и функции
- "АД Норма": инструкция по применению. Лекарственные препараты при гипертонии
- Гипертензия эссенциальная: причины, симптомы и лечение
- Что такое стенокардия? Симптомы, приступы, классификация, лечение стенокардии

