Спинальная анестезия - альтернатива общему наркозу
Спинальная анестезия - метод, выбираемый при многих оперативных вмешательствах, проводимых ниже пупка. Этот вид обезболивания лучше всего подходит для людей пожилого возраста, имеющих хронические обструктивные заболевание легких, эндокринные, почечные нарушения.

- операция ниже уровня пупка;
- хирургическое вмешательство на промежности;
- кесарево сечение;
- операции на нижних конечностях, кроме ампутации;
- гинекологические и урологические операции.
Противопоказания:
- отказ пациента;
- нарушение свертывания крови;
- инфекция в месте пункции;
- нарушение проводимости сердца;
- периферическая нейропатия;
- рассеянный склероз;
- деформация позвоночника;
- сепсис, менингит.
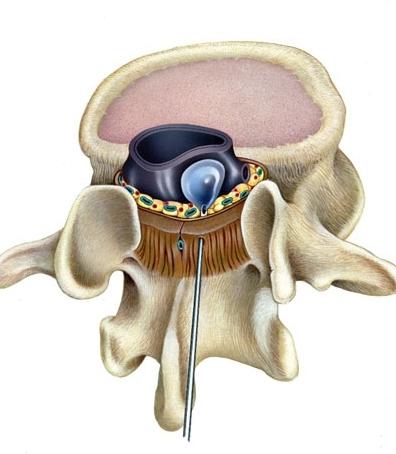
Подготовка заключается в беседе с пациентом и получении согласия на проведение процедуры. Непосредственно перед анестезией проводят премедикацию.
Набор для спиральной блокады:
- спинальная игла с проводником (интродюсером);
- шприц для обезболивания места пункции;
- шприц для интратекальной анестезии;
- стерильные перчатки, спирт, вата, марлевый шарик и пластырь;
- анестетик ("Маркаин", "Бупивакаин", "Лидокаин").
Спинальная анестезия: положение пациента
Используют два основных положения:
- Лежа на боку. Положение применяют чаще всего в анестезиологической практике. Пациент должен быть согнут настолько, насколько он может это сделать: колени должны быть прижаты к туловищу, а подбородок - к грудной клетке. Спина больного должна находиться на краю операционного стола.
- В сидячем положении. Пациент садится на край операционного стола, ноги должны быть расположены на подставке. Туловище согнуто максимально до колен, подбородок должен касаться грудной клетки, а руки - скрещены на животе.
Спинальная анестезия: техника исполнения
Участок пункции обрабатывают этиловым спиртом. Затем протирают сухой марлевой салфеткой. После чего в месте предполагаемой инъекции вводят местный анестетик для поверхностного обезболивания. Далее иглой для нейроаксиальной анестезии делают прокол и по срединной линии ее продвигают к позвоночнику. Продвигают до тех пор, пока ассистент не почувствует провал, после удаления интродюсера должна появиться спинномозговая жидкость. Как можно быстрее присоединяется к игле шприц с анестетиком, который медленно вводится в спинной мозг. После того как будет введен анестетик, иглу вместе со шприцем забирают и на месте пункции накладывают стерильную марлевую повязку, фиксируя ее пластырем.
- артериальная гипотензия и снижение частоты сердечных сокращений (брадикардия);
- расстройства дыхания (апноэ);
- эпидуральный абсцесс, менингит;
- травматическое повреждение спинного мозга;
- эпидуральная гематома;
- нейротоксические расстройства (токсическое действие местного анестетика на нервные волокна);
- ишемические расстройства возникают в случае применения в качестве адъюванта адреналина;
- постпункционный синдром.
Спинальная анестезия: последствия
Частым отдаленным последствием интратекальной анестезии является постпункционная головная боль. Причина - истечение спинномозговой жидкости через твердую мозговую оболочку в эпидуральное пространство. Следствием такого процесса является не только выраженная головная боль, но и тошнота, рвота, головокружение. Для того чтобы предотвратить такие явления, оператору необходимо использовать для нейроаксиальной анестезии тонкие иглы 25-27 G. В случае возникновения таких последствий анестезии начинается немедленное лечение. Оно заключается в постоянном постельном режиме, инфузионной терапии в объеме до двух литров в сутки, обильном питье, применении кофеина и нестероидных противовоспалительных препаратов. Головная боль может длиться от 10 до 14 дней.
Похожие статьи
- Эпидуральная анестезия: отзывы. Роды с эпидуральной анестезией. Осложнения эпидуральной анестезии
- Когда делается эпидуралка? Что это такое? Эпидуралка во время родов, при кесаревом сечении
- Анестезия - это уменьшение чувствительности части или всего тела: виды, техника проведения, противопоказания и последствия
- Эндотрахеальный наркоз. Противопоказания, возможные осложнения
- Наркоз: последствия для организма
- Что такое блокада в медицине? Зачем делают блокаду? Какие препараты применяют при блокаде
- Дробление камней в почках лазером: отзывы и цены
