Гепатолиенальный синдром: причины, симптомы, диагностика, лечение
Печень в организме человека играет важную роль. Это "химическая лаборатория", которая очищает кровь перед тем, как она попадет во все другие органы. От качества работы печени зависит состояние всего организма. Существует большое количество патологий, связанных с отклонениями в функционировании органа, но мы рассмотрим одну из них – гепатолиенальный синдром. Как проявляется заболевание, каковы причины и лечение? Об этом далее.
Что собой представляет патология
Гепатолиенальный синдром, или ГЛС – это заболевание, при котором наблюдается увеличение печени и селезенки в размерах. Поражение одновременно двух органов объясняется их анатомической и физиологической схожестью. Оба органа принимают участие в формировании специфического иммунитета, лимфооттока, системной воспалительной реакции.
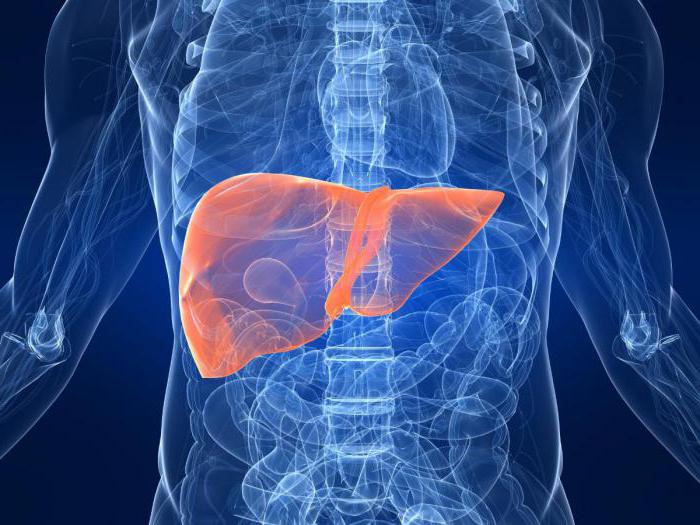
Данная патология часто является следствием нарушения циркуляции крови в системе воротной вены печени и хронических заболеваний гепатобилиарной области.
Классификация патологии
Для данного заболевания в медицинских кругах нет общепринятой классификации. При постановке диагноза опираются на следующие признаки:
- Степень увеличения слезенки и печени в размерах.
- При пальпации прощупывается консистенция: органы могут быть мягкими или плотными.
- Чувствительность при осмотре. В здоровом состоянии пальпация безболезненна для пациента, при развитии патологии она может колебаться от слабо болезненной до сильно выраженной.
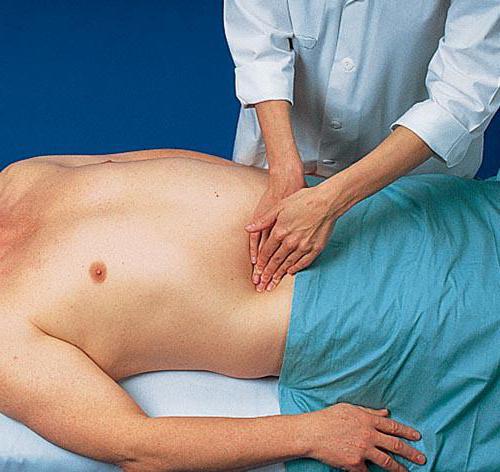
- Оценка поверхности печени и селезенки. В норме она гладкая, а при отклонениях в работе появляется бугристость разной степени выраженности.
Стадии развития ГЛС
Имеет место разделение патологии на стадии с учетом некоторых характеристик:
- Первая стадия имеет продолжительность 3-5 лет. Состояние пациента меняется незначительно, поэтому часто за медицинской помощью люди не обращаются. Анализы показывают лейкопению и анемию в легкой степени. Печень имеет нормальные размеры, а вот увеличение селезенки налицо.
- Вторая стадия - продолжительностью от 3 месяцев до полугода. Наблюдается явное увеличение печени, заметны нарушения в работе органа.
- Один год длится третья стадия. Печень уплотняется и немного уменьшается в размерах. Могут быть кровотечения, анемия нарастает, диагностируется расширение вен пищевода.
- На последней стадии появляются отечность, истощение, развивается гиперспленизм на фоне увеличения селезенки.
Чем раньше обнаружить отклонения в функционировании органов, тем эффективнее будет лечение, и тем скорее можно будет справиться с патологией.
Провоцирующие факторы развития патологии
Если поставлен диагноз "гепатолиенальный синдром", патофизиология такова, что заболевание начинает себя проявлять при хронических отклонениях в работе печени и желчного пузыря. Выделяют ряд заболеваний и состояний, которые также могут сопровождаться ГЛС. Их можно разделить на несколько групп.
- Заболевания сердечно-сосудистой системы. Они часто приводят к нарушениям кровообращения в воротной вене печени. К таковым можно отнести: кардиосклероз после инфаркта, перикардит, пороки сердечной мышцы, гипертоническую болезнь.
- Патологии печени и селезенки. Они являются в 90 % случаев виновниками развития ГЛС. В эту группу входят: цирроз печени, гепатит, поражение печеночных вен, тромбофлебит воротной вены, доброкачественные новообразования, раковые опухоли.
- Заболевания органов кроветворения: лейкемия, анемия, лимфома Ходжикина.
- Гепатолиенальный синдром при инфекционных заболеваниях и паразитарных встречается часто. Виновниками могут быть: поражение глистами, сифилис, стрептококки и другие бактериальные клетки, туберкулез абдоминальный, малярия, инфекционный мононуклеоз.
- Патологии, связанные с нарушением метаболизма: амилоидное поражение внутренних органов, гемахроматоз, болезнь Гирке, заболевание Вильсона - Коновалова.
- Длительное употребление алкогольных напитков приводит к необратимым нарушениям в печени, в результате развивается цирроз, печеночная недостаточность, жировая форма гепатоза. Они и провоцируют развитие ГЛС.
Гепатолиенальный синдром: симптомы
При данной патологии происходит одновременное увеличение в размерах печени и селезенки. На первых этапах развития недуга селезенка при пальпации не прощупывается, а печень может выступать из-под ребра на 2 см. При прогрессировании заболевания печень увеличивается до 4 см, на 2 см выступает селезенка у нижнего левого ребра.
Когда болезнь переходит в тяжелую стадию, симптомы зависят от патологии, спровоцировавшей гепатолиенальный синдром.
Если причиной являются хронические патологии селезенки и печени, то появляются следующие признаки:
- Сильный зуд кожных покровов.

- Диспепсические расстройства.
- Кожные покровы приобретают желтушный оттенок.
- Тяжесть и болезненность в правом подреберье.
- Абсцесс желчевыводящих путей.
Если провоцирующим фактором стали глистные инвазии, то налицо признаки интоксикации организма.
Заболевания кроветворной системы приводят к появлению слабости, бледности кожных покровов, увеличению лимфатических узлов.
При нарушенном метаболизме имеет место недостаток обмена белков, нарушается работа органов эндокринной системы.
Диагностика заболевания
Если имеет место гепатолиенальный синдром, дифференциальная диагностика осуществляется на основе анамнеза, лабораторных исследований и патогенеза. Не должен проигнорировать врач такую важную процедуру, как осмотр пациента: путем перкуссии определяется степень выраженности заболевания и характер изменений с внешней стороны органов.
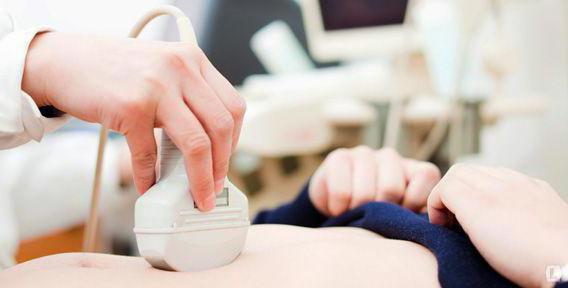
Для уточнения диагноза проводятся следующие исследования и анализы:
- Ультразвуковое исследование позволяет выявить степень увеличения органов и их внутреннюю и внешнюю структуру.
- Компьютерная томография.
- Биопсия печени.
- Лапароскопия.
- Исследование костного мозга и лимфатических узлов.
- Гемограмма крови.
- Общий анализ крови и мочи. При наличии ГЛС обнаруживается лейкопения, эритроцитопения, тромбоцитопения.
Необходимо учитывать, что как такового лечения гепатолиенального синдрома не существует, необходимо избавиться от спровоцировавших его патологий.
Лечение ГЛС
Невозможно назвать методы избавления от патологии - терапия будет полностью зависеть от заболевания, которое спровоцировало увеличение печени и селезенки. В любом случае придется серьезно подкорректировать питание. Больному рекомендуется придерживаться стола № 5. Среди лекарственных средств, которые помогут ослабить проявление симптомов ГЛС, можно назвать:
- «Эссенциале Форте». Принимать по 1-2 капсулы 3 раза в сутки или вводить внутривенно по 5 мл раз в день. Продолжительность терапии определяет лечащий врач.
- Флавониды: «Катерген», «Легалон», «Карсил».
- Врачи могут прописать «Гепабене» по 2 капсулы три раза в день. Длительность применения - от месяца до трех.
- «Фуросемид» относится к диуретикам, принимают его для устранения асцита.
Терапия основного заболевания проводится, как правило, в стационаре. Успешность лечения в некоторой степени зависит от сестринской помощи при гепатолиенальном синдроме. Медсестра должна строго следить за рационом питания пациента, соблюдением личной гигиены, особенно если имеет место кожный зуд. Если больной не соблюдает рекомендации доктора, то грамотная медицинская сестра может провести с ним беседу о возможных осложнениях заболевания.
ГЛС у детей
Увеличением селезенки и печени страдают не только взрослые. Этот недуг не обходит стороной и детей. Часто пациентами становятся малыши до трех лет. Это можно объяснить тем, что их органы еще не до конца сформированы, кроме того, следует учитывать возрастные особенности детского организма. Спровоцировать увеличение органов могут следующие факторы:
- Наследственное нарушение обменных процессов.
- Приобретенные или врожденные инфекционные заболевания.
- Анемия вследствие гемолиза крови.
- Патологии сосудов селезенки или венозной системы.
Диагностические процедуры и терапия не отличаются от таковых у взрослых пациентов. Госпитализируют, как правило, малышей с тяжелой формой заболевания, в остальных случаях показано наблюдение у врача.
Профилактика заболевания
Если патология не связана с врожденными заболеваниями или состояниями, то предупредить развитие ГЛС вполне возможно. Профилактические меры включают:
- Регулярные медицинские обследования и терапию выявленных заболеваний.
- Соблюдение принципов правильного питания.

- Исключение из меню алкогольных напитков или сведение их приема к минимуму.
- Регулярная сдача анализов.
- Здоровый образ жизни.
Несмотря на то что гепатолиенальный синдром не является самостоятельной патологией, требующей специального лечения, нельзя считать, что избавиться от него невозможно. Да, терапия собственно синдрома практически бессмысленна, но, выявив причину заболевания, можно распрощаться с симптомами ГЛС.
Не стоит заниматься самолечением. Сейчас в аптечных киосках можно приобрести лекарства, облегчающие или устраняющие практически любую симптоматику, но они не избавляют от самого заболевания. При приеме лекарственных средств клиническая картина смазывается, врачу сложно поставить точный диагноз, а от этого зависит ваше выздоровление. Так разве стоит рисковать здоровьем? Может, лучше при появлении неприятных симптомов сразу обратиться к специалисту? Будьте здоровы!
Похожие статьи
- Билиарный цирроз печени: симптомы и лечение
- Воротная вена: кровеносные пути, заболевания, диагностика и методы лечения
- От чего страдает селезенка: симптомы болезни
- Болезнь Вильсона-Коновалова. Причины, симптомы, диагностика и лечение
- Синдром Кандинского-Коновалова: клиническая картина и лечение
- Что такое гемолиз крови - описание, причины возникновения и лечение
- Типы герпеса, симптомы и лечение

